Hesperian Health Guides
Komunitas pengendali nyamuk
HealthWiki > Panduan masyarakat untuk kesehatan lingkungan > Bab 8: Gangguan kesehatan akibat nyamuk > Komunitas pengendali nyamuk
Nyamuk bersarang dan bertelur di genangan air, dan telur-telur akan menetas dalam 7 hari. Dengan membuang air yang tergenang seminggu sekali atau mengalirkan air yang tergenang, perkembangbiakan nyamuk terputus, mati dan tidak dapat menyebarkan penyakit. Untuk mencegah perkembangbiakan nyamuk:
- Periksa dan buanglah segala sesuatu yang menciptakan genangan air seperti ban-ban bekas, pot bunga, tong air, selokan, wadah penyimpanan air yang tidak tertutup, dan semua genangan air di dalam rumah.
- Lahan dikelola dengan prinsip mencegah terjadinya genangan air sehingga air dapat mengalir dan meresap ke dalam tanah.
- Pastikan agar daerah aliran air terlindung dan air tetap mengalir.
Menyingkirkan benda-benda yang menjadi tempat berkembangbiaknya nyamuk di sekitar rumah dan komunitas:

Metode lain yang digunakan dalam program pengendalian nyamuk komunitas antara lain:

- Pelihara ikan yang memangsa nyamuk. Ikan Amerika tengah, ikan guppy Amerika Sealtan, ikan tilapia Afrika, ikan gurame, dan ikan lainnya yang dapat digunakan untuk mengendalikan nyamuk. Di tempat lain ikan-ikan ini mempunyai nama yang berbeda, tetapi sering disebut “ikan nyamuk”.
- Pastikan air tetap mengalir dan lahan dikeringkan dengan mengembalikan aliran air, membuat saluran pembuangan untuk mengalirkan air, dan mengisi parit serta kolam irigasi yang tidak dipakai. Keringkan lahan sawah sekali seminggu selama 2 atau 3 hari untuk membunuh jentik-jentik nyamuk tanpa mengganggu produksi padi.
- Menanam pohon-pohon untuk menciptakan rumah bagi burung-burung, kelelawar, dan musuh alami nyamuk lainnya untuk mengendalikan populasi nyamuk. Pohon neem (nimba) dari Afrika dan India dapat untuk mengusir nyamuk dan daunnya dapat digunakan sebagai obat.
Menggunakan insektisida
Di daerah di mana nyamuk berkembangbiak hanya dalam sebagian waktu, dapat cepat dibasmi dengan menggunakan insektisida. Dulu pestisida DDT digunakan dimana-mana untuk membunuh nyamuk malaria, dan disemprotkan di luar rumah ke tempat-tempat perkembangbiakan nyamuk. Tetapi DDT adalah racun yang sangat membahayakan manusia dan khewan, menyebabkan kanker dan kelahiran bayi cacat. DDT dapat menyebar jauh di udara dan di dalam air, dan menetap di lingkungan selama beberapa tahun dan makin lama makin berbahaya. Karenanya, saat ini dikebanyakan negara direkomendasikan penggunaan insektisida yang tidak terlalu beracun.
Ada satu jenis insektisida yang disebut pyrethrin, yang mana kerusakan jangka panjang bagi manusia, khewan, dan tanah tidak terlalu besar. Manfaat lain pyrethrin dibanding DDT dan malathion (pestisida lain yang merusak) adalah jumlah yang perlu disemprot lebih sedikit untuk areal yang sama.
Pyrethrin tidak terakumulasi di lingkungan, tetapi cukup beracun bila manusia terpapar sehingga harus digunakan secara hati-hati. Pyrethrin menimbulkan iritasi kulit dan mata serta menyebabkan ruam dan sesak napas. Hindari kontak langsung dengan insektisida ini, terutama bagi anak-anak dan wanita hamil atau wanita yang sedang menyusui. Pyrethrin sangat beracun jika terlanjur masuk ke dalam sumber-sumber air. Jangan gunakan produk pyrethrin di dekat aliran air atau kolam.
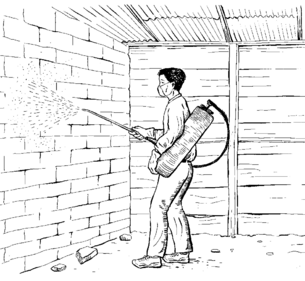 |
| Penyemprotan insektisida merupakan tindakan pengendalian nyamuk jangka pendek. Jika Anda harus melakukannya, gunakan perlengkapan pengamannya. |
Akhir-akhir ini DDT telah kembali digunakan dengan cara yang lain dari sebelumnya. Saat in penggunaan DDT direkomendasikan untuk digunakan di dalam rumah secara terbatas, dengan metode yang disebut Penyemprotan Residu Dalam Ruangan (Indoor Residual Spraying = IRS), yakni menyemprotkan sedikit DDT ke dinding rumah bagian dalam untuk membunuh nyamuk yang hinggap di sana. Metode ini menggunakan sedikit racun pada areal yang lebih kecil, mencegah DDT masuk ke dalam sumber air dan mengurangi kemungkinan nyamuk menjadi kebal terhadap DDT.
Semua insektisida beracun. Sebab itu ketika menggunakan DDT, pyrethrin, atau insektisida lain, Anda harus:
- Ikuti petunjuk tertera di label dan semprotkan secara hatihati.
- Ketika menyemprot, gunakan selalu peralatan pelindung.
- Gunakan bahan kimia sesedikit mungkin. Semprotkan hanya ke tempat-tempat di mana nyamuk masuk dan tempat mereka hinggap.
- Jangan menyemprot dekat anak-anak atau wanita hamil atau menyusui.
- Jaga agar anak-anak tidak menghisap atau menggigit kelambu yang diberi insektisida, dan anjurkan agar mereka tidak menyentuh kelambu.
- Ketika mencuci kelambu yang mengandung insektisida, gunakan sebuah ember dan buang air bekas cucian ke dalam lubang pembuangan untuk menjaga agar aliran air dan sumber-sumber air minum tidak terkontaminasi.
Menggunakan takaran/dosis insektisida yang terlalu banyak dapat menyebabkan nyamuk menjadi kebal terhadap insektisida tersebut dan membuat insektisida tidak ampuh lagi. (Untuk mempelajari lebih jauh mengenai bahaya insektisida dan cara penggunaannya yang seaman mungkin, lihat Bab 14.)
Penyemprotan insektisida adalah tindakan darurat untuk dengan cepat mengendalikan nyamuk. Tetapi insektisida hanya akan mengurangi penyakitpenyakit yang dibawa nyamuk jika insektisida digunakan sebagai bagian dari program yang bermanfaat untuk semua orang, program pengendalian perkembangbiakan nyamuk di lingkungan, dan program pendidikan masyarakat.
Kesalahan Diagnosa Pada Penyakit Demam Berdarah
Pada awal Juni 2009, dua orang anak di Tangerang berusia 11 dan 2,5 tahun meninggal dunia akibat Demam Berdarah Dengue (DBD). Awalnya kedua anak tersebut mendapat diagnosa medis yang salah.
Hari pertama tubuh anak laki-laki berumur 11 tahun panas tinggi dan muntah-muntah. Ia lalu dibawa ke dokter. ”Kata dokter, cucu saya hanya radang tenggorokan saja,” tutur neneknya. Di hari kedua dan ketiga, anak ini tak bisa tidur. Ia mengigau dan terus berkeringat, suhu tubuhnya tinggi. Di hari ketiga itu ia tak lagi mengenal nama-nama saudara termasuk kedua orangtuanya. Ia tak bisa jalan lagi saat dibawa ke unit gawat darurat sebuah rumah sakit. Di sana dokter mengatakan, terlambat, anak laki-laki ini sudah kritis terserang DBD. ”Belum sampai sejam, cucu saya meninggal,” ucap neneknya. Ia kesal pada dokter yang salah mendiagnosa cucu kesayangannya itu.

Demikian pula yang terjadi pada anak perempuan berusia 2,5 tahun. Tubuh anak panas tinggi dan muntah-muntah di hari pertama sakit. Di hari kedua panas badan turun, tetapi di hari ketiga panas badan Mira kembali tinggi. Di hari keempat panas badannya turun lagi, tetapi kemudian muntah-muntah dan meninggal. Diduga Mira meninggal akibat DBD karena orangtuanya belum sempat memeriksakan darah Mira.
Beberapa warga yang berkerumun di rumah duka mengungkapkan bahwa sekurangnya ada 33 warga di lingkungan RW itu yang juga terserang DBD pada bulan April-Mei 2009. Salah seorang warga ingat betul bahwa pada bulan-bulan itu, ia dan sejumlah warga lainnya dalam sehari bisa menjenguk dua sampai tiga warganya yang dirawat di rumah sakit karena DBD.
Di tempat lain, ayah seorang penderita yang baru saja meninggal karena keganasan penyakit DBD sempat bingung. Sebelum meninggal sudah 3 kali anaknya dibawa ke dokter dan 3 kali itu juga mendapat diagnosis yang berbeda. Hari pertama didiagnosis infeksi tenggorokan, pada hari ke tiga setelah cek darah diagnosis berubah menjadi tifus dan akhirnya pada hari ke lima divonis DBD sebagai penyebab kematiannya.
Kasus terakhir yang menghebohkan adalah seorang ibu dari dua orang anak usia di bawah tiga tahun. Ketika dia mengalami demam, sakit kepala dan kesulitan buang air besar, malam itu juga berinisiatif memeriksakan diri ke unit gawat darurat sebuah rumah sakit bertaraf internasional. Saat diperiksa suhunya 39ºC dan pada pemeriksaan darah yang dilakukan dua kali kandungan trombosit hanya 27.000 (normalnya 200.000). Saat itu juga ia diharuskan rawat inap dengan diagnosa positif DBD dan langsung disuntik dan diinfus. Paginya dilakukan pemeriksaan darah lagi. Ternyata hasilnya kandungan trombosit 181.000. Dokter mengatakan “ada revisi hasil pemeriksaan darah kemarin malam”. Tidak puas dengan penanganan rumah sakit ini, ibu ini pindah ke rumah sakit lain. Di sana ternyata ia didiagnosa sakit gondongan (mumps) yang sudah parah dan perlu segera diisolasi.
Peristiwa di atas sering dialami oleh penderita DBD, karena gejala awal DBD mirip dengan banyak penyakit lainnya. Dari keempat kejadian ini, nampak bahwa masyarakat dituntut untuk mempunyai pengetahuan yang baik dan kecermatan yang tinggi untuk membedakan DBD dengan penyakit lainnya.
Gejala umum penderita DBD adalah batuk, pilek, muntah, mual, nyeri tenggorok/nyeri saat menelan, nyeri perut, nyeri otot atau tulang, sakit kepala, diare, denyut nadi melemah, penderita terlihat mengantuk atau tertidur terusmenerus, urine sangat sedikit, kejang atau kesadaran menurun yang sering juga disertai timbulnya bintik-bintik merah pada kulit akibat pecahnya pembuluh darah. Gejala ini juga dapat dijumpai pada beberapa penyakit infeksi virus atau infeksi bakteri lain. Gejala penyakit DBD paling sering dibaca sebagai demam tifoid, infeksi tenggorokan, campak, flu atau infeksi saluran napas lainnya yang juga disebabkan oleh virus. Bahkan akhir-akhir ini ada beberapa kasus yang awalnya dicurigai sebagai flu burung. Hal ini terjadi karena infeksi virus yang menyebabkan DBD sangat bervariasi dari yang gejalanya tidak jelas sampai gejala klinis yang berat.
Infeksi virus yang menyebabkan flu atau demam umumnya dapat dilawan oleh daya tahan tubuh dalam waktu 3 hari. Bila demam sudah berlangsung lebih lama, harus dibawa ke dokter dan dilakukan pemeriksaan darah lengkap.
Pada DBD, yang membedakan adalah pola demamnya. Demam pada DBD biasanya langsung tinggi (38°C-40°C) yang tidak akan turun dalam 2 hari pertama disertai dengan sakit kepala hebat mengikuti turunnya jumlah trombosit. Hari berikutnya suhu tubuh akan turun dengan cepat diiringi peningkatan produksi keringat. Periode turunnya suhu tubuh ini biasanya berlangsung satu hari saja. Perlu dipahami bahwa obat penurun demam hanya menurunkan suhu tidak lebih dari 1°C dan bekerja selama 4-6 jam saja. Selanjutnya pada hari ke 4-5 suhu tubuh akan meningkat lagi dengan cepat. Sementara, demam pada penyakit tifus biasanya naik tinggi terutama pada malam hari.
Hasil pemeriksaan darah lengkap penderita DBD pada hari ke 3-5 biasanya memperlihatkan turunnya nilai trombosit secara bertahap yang sesudah itu akan kembali normal. Sangat jarang ditemukan hasil trombosit yang rendah pada saat demam yang kurang dari sehari. Tekanan nadi menurun, nilai leukosit rendah dan yang penting adalah konsentrasi hematokrit yang meningkat sampai >40% yang menjadi indikator derajat kebocoran pembuluh darah/plasma. Infus yang diberikan untuk mengatasi turunnya trombosit, tetapi lebih merupakan upaya memberikan cairan akibat terjadinya kebocoran plasma.
Bila tanda-tanda dan gejala di atas sudah cukup jelas, maka hasil pemeriksaan laboratorium harus diterjemahkan dengan benar untuk memastikan tanda dan gejala tadi.
Meningkatnya nilai trombosit secara drastis dalam satu hari seperti pada kasus di atas menunjukkan kemungkinan adanya masalah teknis dalam pemeriksaan darah atau terjadi perhitungan hari demam yang tidak tepat. Kesalahan dalam menegakkan diagnosa dapat mengakibatkan keterlambatan penanganan dan akhirnya berpotensi meningkatkan resiko kematian. Setelah diagnosa ditegakkan, maka pengobatan dilakukan berdasarkan tanda dan gejala yang ada, dan bukan sekedar mengobati hasil pemeriksaan laboratorium.
Dalam situasi meningkatnya kasus DBD di suatu wilayah, bila terlihat tanda dan gejala yang “mirip” DBD maka sebaiknya kecurigaan lebih ditekankan pada penyakit DBD karena penanganan penyakit DBD yang terlambat akan lebih fatal akibatnya dibanding penyakit lainnya.


